
Moisés, joven superviviente de un linfoma de no Hodgkin.
El nuevo tratamiento que salvó a Moisés Carrillero: su cáncer pasó de estadio 4 a desaparecer en 3 meses
Este joven lepero fue derivado a su casa diagnosticado de alergia la primera vez que acudió a urgencias. La segunda le cambió la vida.
23 julio, 2023 02:21La historia de Moisés Carrillero comienza con una tos persistente y un pequeño bulto en el pecho. Este joven de Lepe (Huelva) preparaba las oposiciones para alcanzar su sueño de ser profesor de secundaria, especialidad de Física y Química, cuando comenzó a sentirse mal. Acudió a urgencias, pero no le dieron importancia. "Me volví para casa con un 'ventolín' y antihistamínicos, con un diagnóstico de alergia transitoria", recuerda Moisés en conversación con este periódico. Los síntomas, sin embargo, no remitieron y el último mes de estudio lo recuerda como una pesadilla. "Al final ni dormía, me despertaba con náuseas y vómitos por la tos. Pero aguanté el tirón y seguí estudiando", relata. Era la recta final.
Volvió al médico después del examen. Entonces sí revistieron su caso de gravedad y fue derivado rápidamente al Hospital Universitario Infanta Elena, en Huelva, para que le practicasen un TAC. El diagnóstico no tardó en llegar: un linfoma no Hodgkin, un cáncer que afecta a los glóbulos blancos del sistema linfático. Bastante atípica en jóvenes, la enfermedad se manifestaba en una de sus variantes más agresivas. "Se me cayó el mundo", cuenta.
Y sonó el teléfono: había aprobado las oposiciones. La plaza de profesor era suya.

Moisés, joven superviviente de un linfoma de no Hodgkin.
[Miguel y otros enfermos por la picadura de una garrapata: "No nos creen y nos derivan al psiquiatra"]
No fue fácil asimilar estas dos noticias juntas. Tampoco lo fue el hecho de que, pasado el verano, su primer día de clase fuese también su primer día de quimioterapia. "Era 1 de septiembre y acababa de tomar posesión de mi cargo. A las 11 de la mañana, solo unas horas después de entrar por la puerta del instituto, me llamaron para comenzar mi primer ciclo", recuerda Moisés. Tuvo que abandonar el centro, sin saber cuándo podría volver.
Un detalle decisivo
Moisés, deportista y de naturaleza activa, se vio obligado a aparcar su vida para concentrarse en el tratamiento. Los meses que siguieron se limita a describirlos como "complicados": un incesante ir y venir de batas blancas, pasillos de hospital y malos pronósticos. Los primeros tres ciclos de la quimioterapia convencional no dieron resultado, y el joven fue trasladado desde el Hospital Juan Ramón Jiménez de Huelva al Virgen del Rocío, en Sevilla, para una segunda línea de tratamiento que, aún más agresiva, utilizaba un fármaco experimental. "Me dijeron que daba muy buenos resultados, pero conmigo no funcionó”, resume el joven onubense.
En seis meses, el linfoma se había extendido a varias zonas del cuerpo. El cáncer estaba ahora en estadio IV, también denominado "avanzado" o "metastásico". Fue entonces cuando uno de los médicos que lo atendía mencionó la terapia CAR-T como una posibilidad.
Esta palabra, formada por la siglas en inglés de "Receptor de Antígeno Quimérico de Células T", hace referencia a una novedosa línea de terapias avanzadas basadas en la manipulación genética de linfocitos. José Antonio Pérez Simón, jefe de Servicio de Hematología y Hemoterapia del Hospital Virgen del Rocío y vicedirector del Instituto de Biomedicina de Sevilla (IBIS), lleva tiempo investigando el procedimiento, aún en fase de ensayo clínico.

Moisés junto a su padre, Francisco.
"Básicamente, esta tecnología nos permite insertar información genética en las células inmunitarias, o linfocitos, del paciente, volviéndolas capaces de reconocer antígenos concretos expresados en algunos tipos de tumores", explica el doctor. O dicho de otro modo: las defensas del cuerpo pasan una temporada recibiendo entrenamiento específico para encontrar y destruir a su enemigo, el cáncer. Una vez completado el proceso, son inyectadas de nuevo en el torrente sanguíneo del paciente, donde cumplirán su cometido.
Pero Moisés no fue admitido en la terapia. Al menos, no en un principio. Y es que, a pesar de que su último TAC no mostraba mejoras, tampoco evidenciaba un crecimiento activo del tumor, requisito indispensable para pasar a la siguiente fase. Las otras condiciones, que sí cumplía, eran haber pasado por dos tratamientos fallidos y ser joven. Pero el dolor crecía en su pecho, por lo que el médico lo volvió a comprobar. Y ahí estaba: un olvidado ganglio axilar aumentando de tamaño. Curiosamente, cuenta Moisés, este pequeño detalle fue decisivo. "Si no lo hubieran visto, hubiese tenido que seguir con ciclos de quimio hasta... no sé hasta cuándo", sentencia.
"Notaba el tumor menguando"
Los médicos condujeron a Moisés a la habitación donde pasaría los siguientes 28 días. "No podía entrar ni salir y los sanitarios tenían que entrar con EPI. En ese momento, lo que pensé fue que esa era mi última bala, y que la única alternativa era seguir adelante", rememora el joven. Francisco, su padre, compartiría su aislamiento, convirtiéndose en un apoyo emocional fundamental durante aquellas semanas.
"Pasé 14 días seguidos con 41 grados de fiebre. Me tenían que poner paños húmedos, porque no se me bajaba", relata. Lo que estaba sufriendo era el llamado síndrome de liberación de citoquinas. Una brutal respuesta inmune del organismo, similar a la tormenta de citoquinas de algunos pacientes con Covid-19 durante la pandemia, pero entre 100 y 1.000 veces más potente. Cada pocas horas, tenía que apuntar ciertas frases en un papel para comprobar que sus capacidades cognitivas permanecían intactas, ya que la terapia también podía ocasionar daños neurológicos.
Un rayo de luz apareció cuando, en lo peor de los efectos secundarios, Moisés se tocó el pecho y pudo comprobar cómo el tumor menguaba por momentos. Constatar aquello, admite, fue un chute de optimismo: "Lo que venga, lo aguantaré, porque está funcionando", se arengaba. Con esta esperanza, y arropado por su padre y el equipo del Virgen del Rocío, completó un mes de aislamiento. Cuando salió, su médico le llamó. "Te voy a enseñar tu TAC de antes y el de ahora, después de la terapia", le dijo. La placa mostraba una remisión del cáncer de un 90%. Todos los puntos negros que indicaban metástasis habían desaparecido.
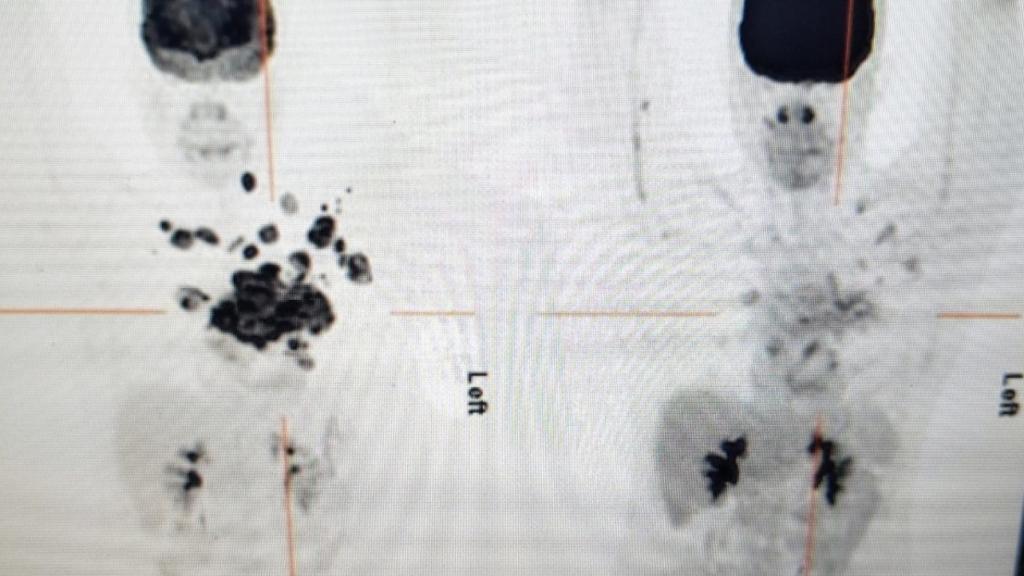
TAC del linfoma de no Hodgkin de Moisés.
Un año después, la vida de Moisés ha vuelto a la normalidad. No solo practica deporte con la frecuencia de antes, también ha regresado a las aulas como profesor de secundaria. De su estancia en el hospital, se queda con el servicio médico y de enfermería, "unos profesionales de pies a cabeza" que hicieron lo imposible para hacerle sentir bien. "Durante el aislamiento, mi médico me llegó a traer unas gafas de realidad virtual, para que me entretuviera", recuerda con cariño.
Terapias avanzadas, el futuro
Casos como el de Moisés visibilizan el enorme potencial de las terapias avanzadas basadas en ingeniería genética, así como su futuro papel en la lucha contra el cáncer. En el caso de las células CAR-T, los rápidos avances en ensayos clínicos auguran cambios.
Tal y como recuerda el doctor Pérez Simón, desde la llegada de estas terapias a España en el año 2020 se ha pasado de ocho a más de 20 centros con capacidad de administrarlas. "Se espera que, en los próximos tiempos, estas terapias se puedan utilizar con pacientes en fases menos avanzadas de la enfermedad, y que se apruebe su uso para otros linfomas y enfermedades hematológicas, como el mieloma múltiple", asegura.
Por otro lado, España es uno de los países de toda Europa que más ha trabajado por las llamadas CAR-T académicas, fabricadas en hospitales públicos en lugar de en laboratorios privados, los llamados CAR-T comerciales. "Enviar los linfocitos a una farmacéutica le cuesta a la seguridad social 320.000 € por cada infusión, por mucho que el Ministerio negocie para abaratar estos costes", explica Pérez Simón. Son grandes compañías como Novartis, Jansen o Gilead las que lideran la fabricación a nivel mundial, aunque ya hay algunas empresas españolas, como VIVEbiotech, que dando sus primeros pasos en la industria.
Los linfocitos de fabricación hospitalaria, en cambio, son baratos. Actualmente, tres centros españoles cuentan con la capacidad para producirlos: el Clinic de Barcelona, el Sant Pau, también en Barcelona; y el Virgen del Rocío, en Sevilla. Para Pérez Simón, este es el camino: "Si invertimos en dotar a los centros médicos de los recursos necesarios, el sistema de salud puede ahorrarse grandes costes, además de asegurar el acceso a estas terapias en el futuro".





