La invitación que me llegó de la Societat Catalana de Pediatria para que les actualizara la situación sobre el sarampión lo hizo como muchas alertas modernas: con un tono académico, pero con la urgencia clínica de quien sabe que el relato que vamos a compartir es también una llamada a la acción.
Hablar del sarampión en 2026 debería ser un ejercicio de revisión histórica y de memoria colectiva. Y, sin embargo, hoy es una grave obligación sanitaria y social.
Antes de la vacunación sistemática, el sarampión era uno de los azotes más temidos de la infancia. Mortandad, encefalitis, neumonías, sordera e ingresos prolongados formaban parte de la experiencia cotidiana de los servicios pediátricos de mediados del siglo XX.
El sarampión es tan contagioso que una sola persona infectada puede transmitirlo a otras 18 más.
La vacuna transformó radicalmente ese paisaje clínico durante décadas. Sin embargo, la progresiva erosión de las coberturas vacunales ha permitido que el virus vuelva a circular con una intensidad preocupante.
A nivel global, en 2024 se notificaron cerca de 11 millones de casos de sarampión y alrededor de 95 000 muertes, cifras que confirman un claro repunte tras los años de pandemia.
En la Región Europea de la OMS (también incluye partes de Asia como Rusia y Kazajistán) se registraron 127 350 casos, el mayor número en más de 25 años, con más del 40 % de afectados menores de cinco años y una elevada proporción de hospitalizaciones.
España, que había logrado la eliminación del sarampión, ha experimentado un aumento sostenido de casos: de 11 en 2023, a 227 en 2024 y 397 en 2025, lo que ha llevado a la OMS a considerar restablecida la transmisión endémica, tras más de 12 meses de circulación continuada.
Este retroceso se explica por la aparición de bolsas de niños y adultos insuficientemente vacunados, siendo especialmente destacado el hecho de presentar la segunda dosis de vacuna por debajo del 95 %, umbral mínimo necesario para frenar la propagación del virus.
Pero este no es un relato estadístico/epidemiológico, es también humano y clínico.
En urgencias del hospital, en una zona de triaje, creada ex profeso para esta situación, acude la enfermera de triaje y los pediatras para decidir, por los datos clínicos, si se trata de un niño con esta enfermedad o con sospecha de ella y por lo tanto para tomar medidas de aislamiento "tipo sarampión".
Con frecuencia son casos dudosos, pero hay que iniciar el protocolo. Se envía el niño al box “creado a propósito” para esta situación de urgencias pediátricas, con puerta cerrada y todo el aislamiento "respiratorio".
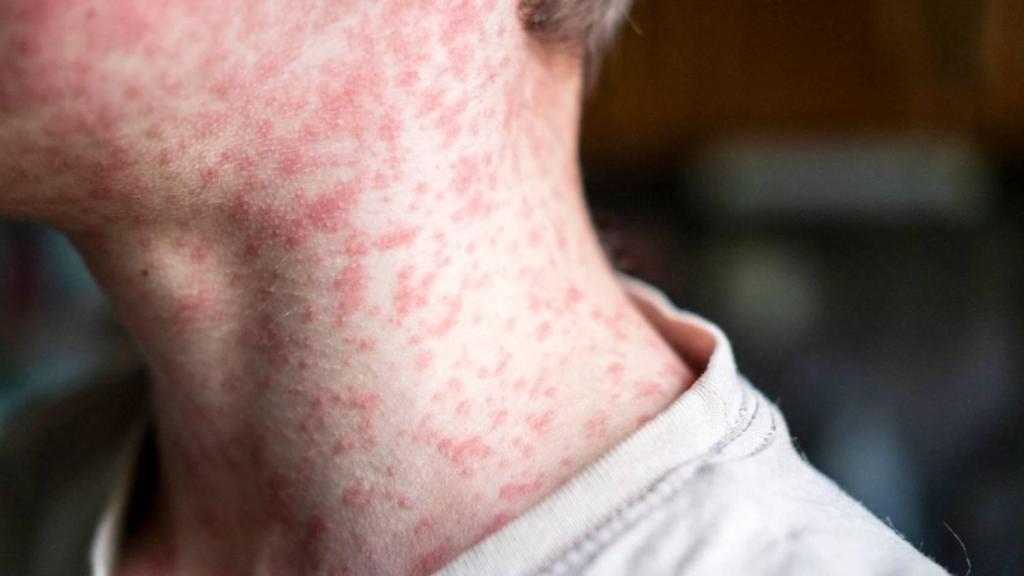
Es un niño febril, con abundante tos, con conjuntivitis intensa y exantema progresivo que nos hace a todos recordar que el sarampión no es un mito histórico, sino una realidad presente.
La residente que entra, revisa la cartilla vacunal y detecta una dosis aplazada. Ese gesto dispara una reacción en cadena: toma de muestras de sangre, orina y faringe (convenientemente rotulado como "SARAMPION"); rastreo de todos los posibles contactos, medidas de aislamiento aún más amplia y hasta reorganización de espacios hospitalarios.
Declaración urgente de EDO (enfermedades de declaración obligatoria). De manera estricta, evitar todo contacto con otros pacientes o familiares durante bastantes días.
Limpieza de la habitación y superficies, con nivel excepcional de seguridad. Lo que para algunos puede parecer un mero número en una gráfica epidemiológica, para nosotros significa noches de guardia, decisiones diagnósticas urgentes y la tensión entre un plan vacunal perfecto en teoría, pero que requiere su ejecución en la realidad cotidiana.
El sarampión actúa, así como una señal de alarma: no solo por su elevada transmisibilidad, sino porque anticipa la reemergencia de otras enfermedades prevenibles, si las coberturas siguen debilitándose.
En distintos países europeos la transmisión endémica ya se ha restablecido y, en España, los brotes locales recientes han superado claramente el concepto de casos importados aislados.
No se trata de buscar culpables individuales, sino de comprender la dinámica social y sanitaria que permite al virus encontrar bolsas de población vulnerable. La vacunación es un acto clínico, ético y comunitario que protege tanto al individuo, como al conjunto de la sociedad.
El sarampión nos recuerda que la inmunidad no se conserva por decreto, sino por compromiso colectivo. Las enfermedades no resurgen por azar, sino cuando dejamos de protegernos unos a otros. Hoy, nuestra tarea como pediatras no es solo curar, sino también reconstruir la confianza en una de las intervenciones que más han cambiado la historia de la infancia: la vacunación.




