Cirugías, tratamientos, consultas, recogida de resultados, seguimiento de pacientes… Parece que toda la actividad normal que veíamos en los hospitales ha quedado sepultada por el coronavirus, puesto que la mayoría de centros sanitarios han tenido que readaptarse ante los peores días de la pandemia, y profesionales de todas las especialidades han tenido que tender la mano y colaborar con el cuidado de pacientes de Covid-19.
Tratando de equilibrar la llegada del coronavirus y la atención al resto de patologías, la reorganización a la que se han sometido la mayoría de hospitales en España ha consistido en la definición de distintos circuitos (en urgencias y hospitalización) para pacientes de Covid-19 y el resto, para aislar a los primeros y evitar más contagios.
En el Hospital Universitario Infanta Elena de Valdemoro, en Madrid, todo comienza el 1 de marzo, cuando se detecta el primer caso de coronavirus en el hospital. “Fuimos una semana adelantados, porque en un centro de ancianos cercano hubo un foco y empezaron a venir pacientes mucho antes. Ese fin de semana ya empezamos a vernos sacudidos, sin ser aún conscientes de lo que se nos venía encima en los próximos dos meses”, recuerda el doctor Cristóbal Suárez, jefe del servicio de Cirugía Ortopédica y Traumatología del centro.
En apenas una semana, este hospital pasa del primer caso detectado a más de 50, entre positivos y casos sospechosos, poniendo en marcha todos los recursos disponibles. Según explica la dirección de Enfermería del centro, la primera acción fue destinar una planta entera de hospitalización, denominada ‘Zona Cero’, para un mayor aislamiento de los pacientes de coronavirus. También se prepara, en apenas dos horas, una Unidad de Cuidados Intermedios Respiratorios con 12 camas y tomas de oxígeno individuales.
A partir de entonces, los distintos equipos del hospital establecen la hoja de ruta que se seguirá para hacer frente al coronavirus. “Evidentemente no teníamos un protocolo para una pandemia mundial, pero sí teníamos recursos para cuando la gripe es más fuerte, por ejemplo, como la creación de esta sala para atender a muchos pacientes a la vez. Lo que ha ocurrido es que esto ha sido muchísimo más grande, al final hemos tenido que crear dos salas como esas y crear una UVI entera”, sentencia Suárez.
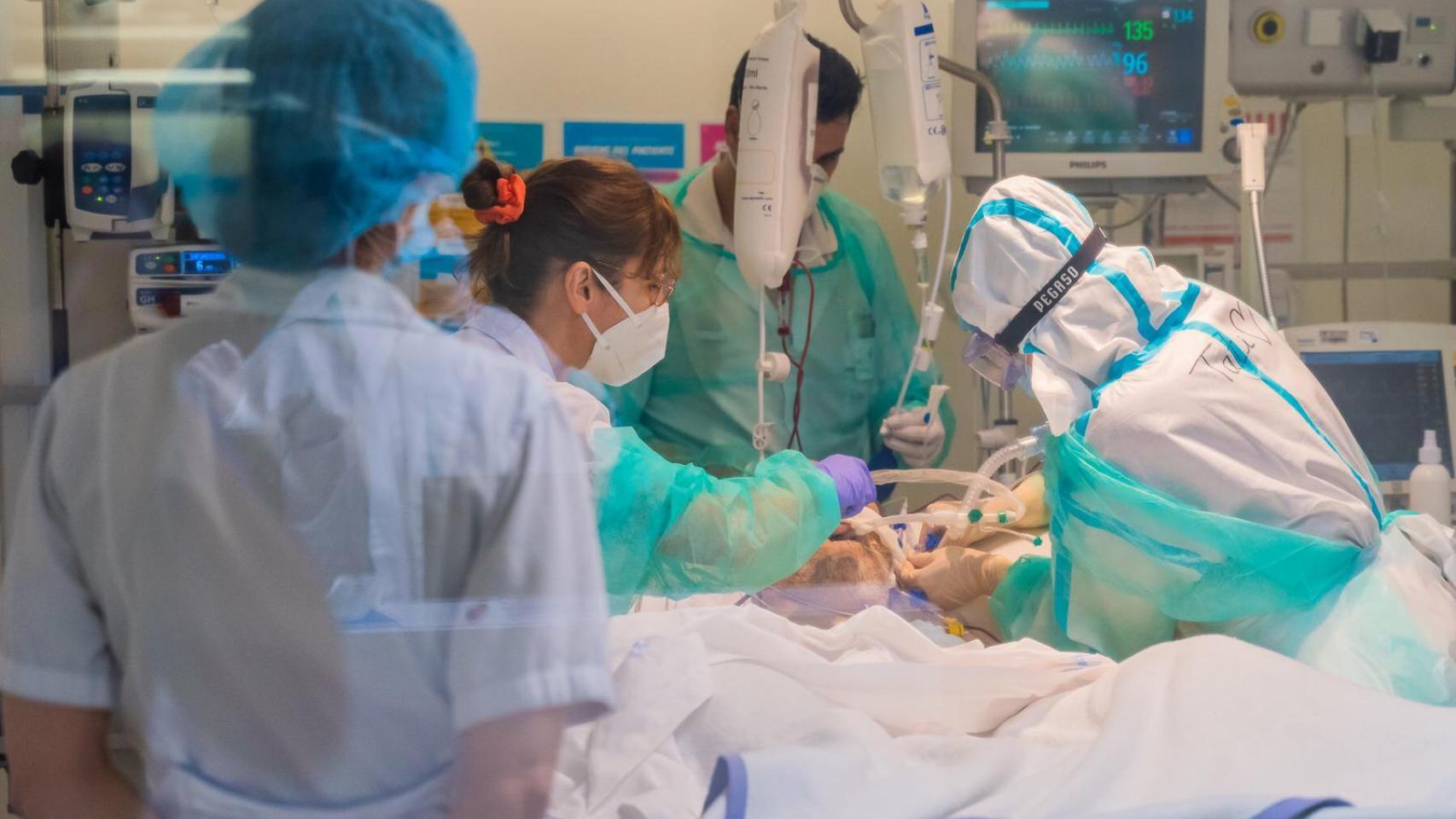
Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario Infanta Elena.
El hospital se reinventa
Algunas de las especialidades con un papel secundario en el tratamiento del coronavirus, como es el caso de las quirúrgicas, se han visto obligadas a “reinventarse” para ser de la mayor utilidad posible. Suárez, al frente del servicio de Cirugía Ortopédica y Traumatología, uno de los más numerosos del Hospital Universitario Infanta Elena, explica la fórmula: “Al mando de cada planta había un internista o un geriatra y a sus órdenes había médicos de especialidades clínicas como los neurólogos, digestivos, endocrinos e incluso los pediatras. Luego en las labores administrativas estábamos los cirujanos. Así el internista no tenía que perder el tiempo en ponerse a escribir recetas o pedir ambulancias y de esta manera podía ver, a lo mejor, a 15 pacientes en un día”.
El doctor Suárez, que ha coordinado este tiempo las especialidades no directamente implicadas en la lucha contra el coronavirus, también ha sido el encargado de la distribución de los EPI, entre buena parte de los médicos y ha organizado la realización de pruebas diagnósticas programadas antes de la pandemia. Los especialistas quirúrgicos y de anatomía patológica también han estado trabajando en la farmacia del hospital y transportando material a residencias de ancianos. Asimismo, traumatología ha asumido parte del servicio de urgencias y, junto con los cirujanos generales, también la realización de las curas, para que un mayor número de enfermeras pudiera prestar ayuda en planta.
Mientras, en el propio servicio de traumatología, ya en la primera semana de marzo se anulan todas las cirugías previstas con ingresos, “porque esas camas debían destinarse para pacientes de Covid-19”, confirma el traumatólogo. Una semana después se suspenden por completo las cirugías no urgentes y se empiezan a reducir las visitas al hospital, pasando, solo en su especialidad, de 55 a 12 consultas y de 18 a 2 quirófanos.
“Enseguida diseñamos un protocolo para organizar las consultas, ver qué pacientes había que ver, aquellos que podían esperar o a los que se podía dar de alta”, continúa el traumatólogo. Ocurre lo mismo con las cirugías, ya que “no puedes suspender todos los quirófanos, porque teníamos, por ejemplo, fracturas de cadera, que sin operar tienen más mortalidad”.
El doctor Cristóbal Suárez.
En este contexto, el teletrabajo se ha presentado de gran utilidad, y no parece haber sido una transición muy complicada para este hospital, que “está organizado desde hace bastante tiempo para poder hacer telemedicina y todo el servicio está muy orientado a eso”, confirma el especialista. Gracias a ello, en traumatología han pasado de tener citados a principios de marzo a 12.599 pacientes a solo 7.001 en abril, mientras que el número total de consultas ha ofrecido cifras similares al resto del año. “Esto nos ha permitido prepararnos para lo que viene ahora y no colapsarnos”, advierte Suárez.
El hospital post-covid
“Esto ha sido como una película, que lo ves pero a ti no te puede estar pasando. Yo llegaba aquí y era una situación extrañísima, porque el hospital estaba lleno de pacientes, pero a su vez parecía vacío porque no había nadie por los pasillos, todo el mundo estaba encerrado en la habitación.. Era como algo apocalíptico”, revive el doctor.
Estos días la situación en los hospitales se presenta más calmada, y los nuevos contagios continúan descendiendo. Sin embargo, los sanitarios no dejan de estar alerta en caso de un repunte de la enfermedad. “Ha pasado lo peor, pero estamos reorientando el servicio. Se han establecido unos circuitos limpios para ir con la mayor seguridad posible”, explica el especialista.
Ya se han vuelto a hacer consultas con mayor regularidad y con toda la precaución posible. “Todo el mundo va con su mascarilla y hay solución hidroalcohólica por todas partes, pero la idea es volver a funcionar lo antes posible, para que esto sea seguro cuando volvamos a la normalidad”, comenta Suárez.
También han empezado a funcionar los quirófanos de forma programada, para los cuales se ha “diseñado un protocolo en el que al paciente que se va a operar se le hace un PCR, y si va a ser sometido a anestesia general se le hace también un escáner de tórax, porque hay estudios que señalan que en el tórax se empiezan a ver cambios antes que en cualquier otro sitio y tienen una sensibilidad parecida al PCR”, explica el facultativo.
En el largo plazo, el objetivo es que también algunos aspectos de la telemedicina se instauren en el día a día de los centros sanitarios y que tanto los pacientes como los médicos aboguen cada vez más por este tipo de servicios para resolver, por ejemplo, recogidas de resultados. Con ello, “la gente que tenga algo más leve sale ganando en el sentido de que no pierde el tiempo en ir al hospital y los pacientes con algo más grave van a tener mucho antes disponibilidad de consulta”, afirma el especialista.
Si el coronavirus ha trastocado las relaciones sociales, la forma de trabajar o la educación, la sanidad no es una excepción. Aunque algunos, como el doctor Suárez, consiguen sacar el lado bueno de todo esto: “Cuando uno es pequeño y quiere ser médico, se imagina en una cosa así. En el hospital ha sido muy bonito porque todos se han puesto a una para colaborar”.
Este es un contenido elaborado por Marcas Ñ, la sección de Branded Content de EL ESPAÑOL.